ළමාවියේදී ඇතිවන ඇදුම රෝගය (Asthma)
ඇදුම (Asthma) නමින් හදුන්වන ස්වසන අපහසුතාවය ඇතිවීමට හේතුව කුමක්ද?
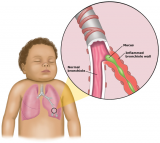
අප ආශ්වාසය කරන වාතය පෙනහළු කරා ගමන් කිරීමේදී ස්වසන මාර්ගය හරහා ගමන් කල යුතුවේ. මෙම ස්වසන මාර්ගයේ ඇතුළත බිත්තිය සෛල තට්ටුවකින් ආවරණය වී ඇති අතර ඊට යටින් රුධිර වාහිනි වලට අමතරව එක්තරා දුරක සිට මාංශපේශී ද පිහිටා ඇත. ආශ්වාස කරන වාතයේ ඇති සමහර ද්රව්ය මඟින් මෙම සෛල තට්ටුවට ඇති කරන්නාවූ හානි හේතුවෙන් ඒවා ඉදිමීමටත්, විවිධ ස්රාවයන් ස්වසන මාර්ගයට එක් කිරීමත් ඒ හා සමඟ මාංශපේශී වල සිදුවන වෙනස් වීම් නිසා ඒවා සංකෝචනය වීමටත් පටන්ගනී. එවිට ඇතිවන අවසාන ප්රථිඵලය වනුයේ ස්වසන මාර්ගය ඉතා කුඩාවීමයි.
එවිට හුස්ම ගැනීම මෙන්ම පිටකිරීමද අපහසු වන අතර ඒ සඳහා වැඩිපුර ආයාසයක් දැරිය යුතුවේ. මීට අමතරව සිහින්වූ ස්ථානයෙන් වාතය ගමන් කිරීමේදී නලාවක් මෙන් ශබ්දය ඇතිවේ.
මෙම තත්වය උග්රවූ විට ආශ්වාස හා ප්රාශ්වාස කරන වාත ප්රමාණය ශරීරයට අවශ්ය ඔක්සිජන් ප්රමාණය ලබාගැනීමට ප්රමාණවත් නොවීමෙන් ජීවිතයට පවා තර්ජනයක් විය හැක.
එබැවින් මේ සඳහා ක්රමාණුකූලව ප්රතිකාර ගැනීම ඉතා වැදගත් වේ.
ඇදුම රෝගයේ ලක්ෂණ මොනවාද?
මෙම රෝගයේ බලපෑම දරුවාගෙන් දරුවාට වෙනස්වේ. යම් දරුවෙකුට මෙය ඉතාම සුළුවශයෙන් පැවතිය හැකි අතර ක්රීඩා කිරීමට පසු යම් දුරකට රෝග ලක්ෂණ ඇතිකර ටික වේලාවකින් යථා තත්වයට පත්වේ.
සමහර අවස්ථාවලදී ටික කාලයක් ස්වසන අපහසුවක් නොමැතිව තිබී එක්වර උග්ර ස්වසන අපහසුතාවයක් ඇතිවිය හැක. මීට බලපාන ප්රධාන හේතුවක් සමහර විට සොයාගත නොහැකි අතර ප්රධාන වශයෙන් යම් යම් අසාත්මිකතා (Allergies) වෛරස් රෝග, දුම් හා දූවිලි මේ සඳහා බලපායි. මෙය රෝගියාගෙන් රෝගියාට වෙනස් වේ.
ඇදුම රෝගය වැඩිවූ අවස්ථාවල ඇතිවිය හැකි රෝග ලක්ෂණය වනුයේ,
- දිගටම ඇතිවන කැස්ස
- හුස්ම ගැනීමේදී හා පිටකිරීමේදී ඇතිවන ශබ්දය
- පපුව තද කරනාසේ දැනීම.
- දහඩිය දැමීම.
- හෘදය ගැහෙන වේගය වැඩිවීම.
- කුඩා දරුවන්ගේ ගෙල ප්රදේශයේ මාංශ පේශීවල වැඩි ක්රියාකාරිත්වයක් පෙන්නුම් කිරීම.
- කථාකිරීමට අපහසු වීම.
හැකිඉක්මනින් වෛද්යවරයෙකු වෙත යොමු විය යුත්තේ කුමන අවස්ථාවලදී ද?
- දරුවා ස්වසනය කිරීමට අමතර වෙහෙසක් දැරීම.
- නියපොතු සාමාන්ය රෝස පැහැයට නොමැතිව ලා දම් පැහැයක් ගැනීම.
- කථාකිරීමේ අපහසුව
- හුස්ම ගැනීමේ දී ඇතිවන ශබ්දය සැලකිය යුතුලෙස වැඩිවීම.
ආදී අවස්ථාවලදී නොපමාව හැකි ඉක්මනින් වෛද්යවරයෙකු වෙත යොමුවීම ඉතාවැදගත්ය.
මීට අමතරව, මීට පෙර අවස්ථාවලදී ඇතිවූ ඇදුම උස්සන්න වූ අවස්ථාවලදී ඔක්සිජන් ලබාදීම, දැඩිසත්කාර ඒකකවලට ඇතුලත් කිරීම ආදී සිද්ධීන් ඇති වූයේ නම් ඇදුම උත්සන්න වීමේ මූලික ලක්ෂණ ඇතිවූ සැනින් වෛද්යවරයෙකු වෙත යොමුවීම යෝග්ය වේ. මීට හේතුව වන්නේ එවැනි දරුවන්ගේ රෝගය උග්ර ආකාරයට උත්සන්න වීමට ඇති හැකියාව වැඩි බැවිනි.
දිගටම ප්රථිකාර ගන්නාවූ කෙනෙකු නම් රෝගය උත්සන්න වූ විට පාවිච්චි කිරීමට වෛද්යවරයා විසින් ඖෂධ නියම කර තිබේනම් ඒවා නොපමාව පාවිච්චිකල යුතුය. මෙහිදී ඖෂධ කල් ඉකුත් වී ඇත්දැයි පරීක්ෂා කිරීමට විශේෂ සැලකිල්ලක් යොමුකල යුතුය. ඖෂධ භාවිතයෙන් සහනයක් නොලැබේනම් වෛද්යවරයා වෙත යොමුවිය යුතුය.
දෙමාපියන් සැලකිය යුතු කරුණු මොනවාද?
⋆ දරුවාට නියම කරනු ලබන ඖෂධ ක්රමාණුකූලව භාවිතා කිරීමත්, නියම කරන පරිදි සායනවලට සහභාගී වීම.
⋆ දරුවාගේ රෝගය උත්සන්න කරන ආසන්නතම හේතුව සොයාගැනීම.
⋆ දීර්ඝ කාලීනව වඩා කල්පනාකාරීව දිනපොතක අදාල උග්රවීම පිළිබඳව සටහන් කරගන්නේ නම් බොහෝ විට ඊට අදාල ආසන්නතම සාධකය ගැන අවබෝධයක් ලබාගත හැක.
⋆ නිවස තුල දූවිලි, මකුළු දැල් ආදිය තිබේනම් ඒවා ඉවත්කිරීමට වගබලා ගැනීම. (දූවිලි හා මකුළුදැල් ඇදුම ඇතිකිරීමට බලපාන ප්රධානතම සාධක වේ.)
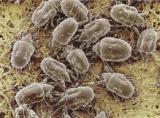
⋆ ඇඳ ඇතිරිලි, කොට්ට මෙට්ට ආදිය නිතර අව්වේ දැමීමත් එම රෙදි හොඳින් සෝදා වියළා ගැනීමත් කල යුතුය. ඉතා කුඩා ජීවීන් වර්ගයක් හා ඔවුන්ගේ මලපහ ඇදුම රෝගය වැඩිකිරීමට බෙහෙවින් බලපාන බව සොයාගෙන ඇත.
⋆ නිවස පිරිසිදු කරන අවස්ථාවලදී දරුවා ඉන් ඈත්කර තිබීම.
⋆ දෙමව්පියන් දුම්පානය කරන්නේ නම් නිවසේ හෝ දරුවා ආසන්නයේ සිට දුම්පානය නොකළ යුතුය. හොඳම ක්රමය වන්නේ එය නැවැත්වීමය.
⋆ මුළුතැන්ගෙයි ආහාර පිසින විට ඇතිවන දුමාරය එළියට යොමුකිරීම. ඒ සඳහා දුම් කවුළු නැතිනම් දුම් කවුලූවක් සෑදීම කල යුතුය.
⋆ දරුවාට ආසාත්මිකතා ඇතිකරන ආහාර ඇත්නම් හැකිපමණ ඒවා ගැනීමෙන් වැලකීම.
⋆ - සෙම්ප්රතිශ්යාව, වෛරස් උණ ආදිය සෑදුනේ නම් ඒ සඳහා අවශ්ය ප්රතිකාර ඉක්මනින් ලබාදීම.
⋆ වැඩිපුර ජනයා ගැවසෙන ස්ථානවලදී මුහුණු ආවරණයක් (face mask) එකක් පැළදීම මඟින් රෝග බෝවීම අවමකරගත හැක.
⋆ වාහනයක යන විට ජනේල් කවුළුව විවෘත කර වැඩිපුර සුළඟ මුහුණට වැදීමට සැලැස්වීමෙන් වැලකිය යුතුය. ඒ සමඟ එන දූවිලි ස්වසන මාර්ගයට පහසුවෙන් ඇතුළු වේ.
- විදුලි පංකා වලින් එන සුළඟ කෙළින්ම මුහුණට වැදීම වැළැක්විය යුතු අතර විදුලි පංකා වල දූවිලි ඇත්නම් ඒ හොඳින් පිසදැමිය යුතුය. හැකි පමණ විදුලි පංකා භාවිතය අඩුකිරීම වඩා යෝග්ය වේ.